Saúde dos olhos, saúde do corpo!

Todo mundo já ouviu dizer que “os olhos são a janela da alma”, mas na verdade, são as janelas do corpo também…
Terapia Antiangiogênica

A terapia é indicada para casos de edema de mácula por diabetes mellitus, obstrução de veias retinianas e degeneração macular relacionada à idade (forma exsudativa da DMRI). Saiba mais detalhes!
Descolamento de Retina

O descolamento de retina é uma doença extremamente grave, com risco de perda total da visão e que sua a suspeita exige uma avaliação com um OFTALMOLOGISTA o mais rápido possível.
Glaucoma
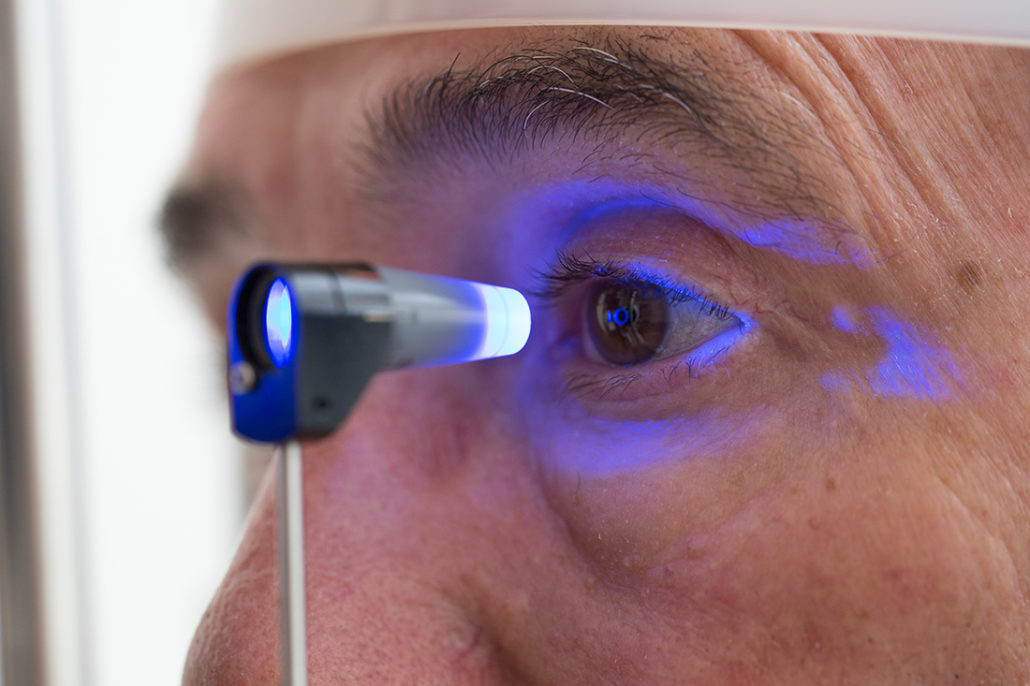
O que é Glaucoma? Como se faz a detecção? Há tratamento? Saiba mais…
Catarata

Se informe! Catarata é uma das principais causas de cegueira e baixa visual do Brasil e do mundo.
Idosos mais cheios de vida

Merecemos boa visão em todos os momentos de nossa vida, principalmente com o avançar da idade!

