Conjuntivite

De tempos em tempos ocorrem surtos de conjuntivite. Mas existe um só tipo de conjuntivite? Como se prevenir Como é o tratamento? Pode prejudicar meus olhos? Saiba mais…
Saúde dos olhos, saúde do corpo!

Todo mundo já ouviu dizer que “os olhos são a janela da alma”, mas na verdade, são as janelas do corpo também…
Alergia Ocular

A alergia ocular é algo muito comum, mas precisa ser tratada da forma correta, pois pode desencadear outras doenças. Saiba mais!
Crosslinking da Córnea
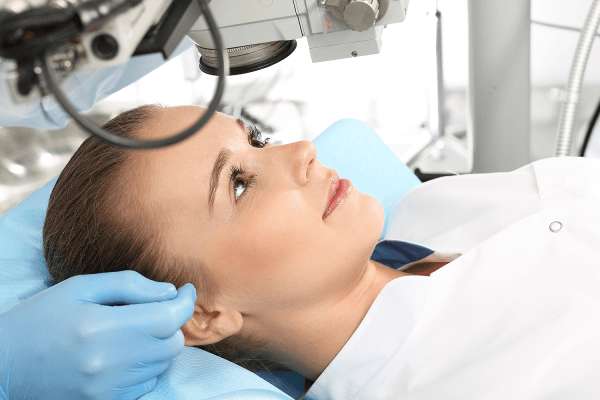
O crosslinking é um moderno tratamento que pode ser empregado em pacientes com ectasias corneanas e ceratocone.
Moscas Volantes

Devido ao envelhecimento e algumas outras causas, o vítreo pode se desprender da parede interna do olho e da retina sem causar, obrigatoriamente, danos à visão. Entenda…
Descolamento de Retina

O descolamento de retina é uma doença extremamente grave, com risco de perda total da visão e que sua a suspeita exige uma avaliação com um OFTALMOLOGISTA o mais rápido possível.
Ceratocone
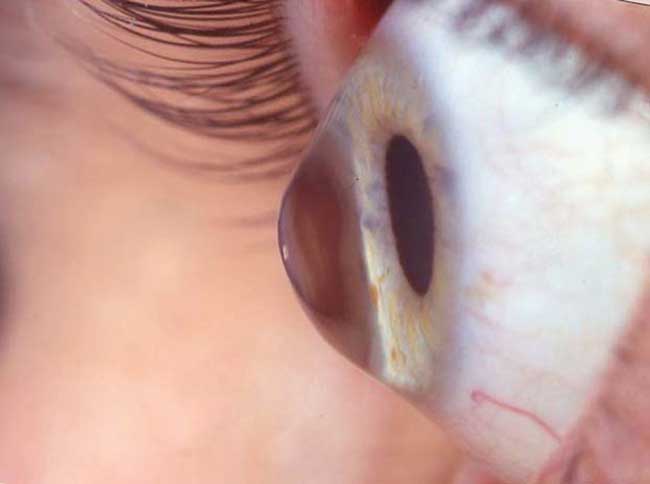
Ceratocone é uma doença altamente prevalente da população. Saiba mais sobre os modernos tratamentos!
A vida é melhor sem óculos

Através das modernas cirurgias disponíveis é possível a correção dos problemas de refração e uma vida praticamente independente de óculos.
Glaucoma
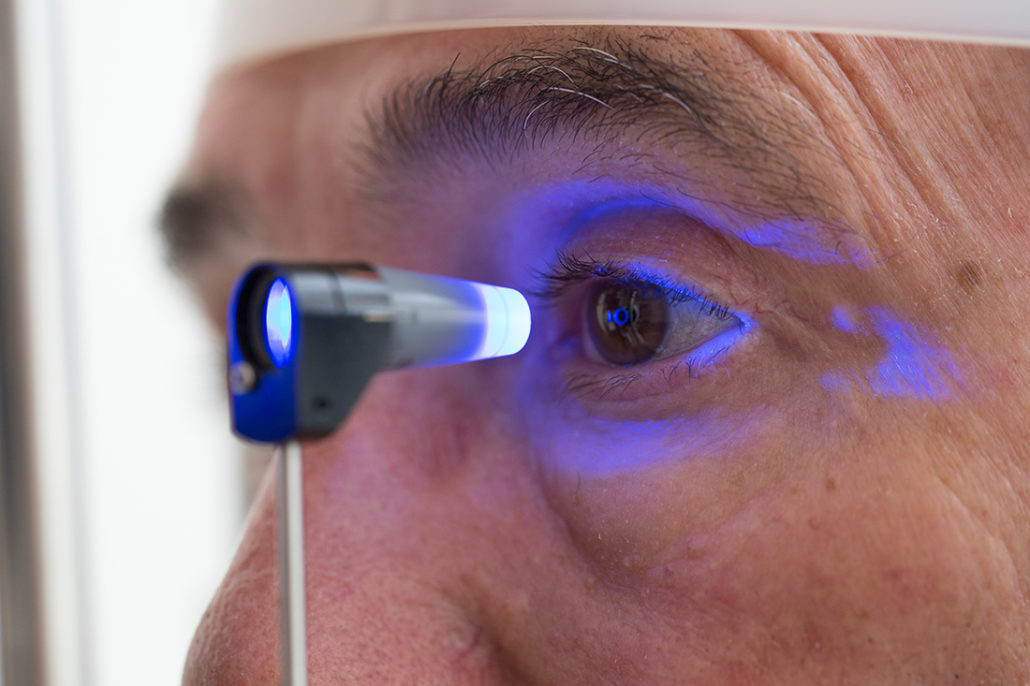
O que é Glaucoma? Como se faz a detecção? Há tratamento? Saiba mais…
Catarata

Se informe! Catarata é uma das principais causas de cegueira e baixa visual do Brasil e do mundo.

